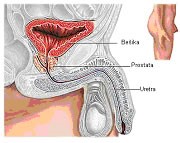
Definicija: Prostata je unutrašnji genitalni organ muškarca. Nalazi se iza simfize pubične, ispod mokraćne bešike, ispred rektuma i okružuje deo mokrćna cevi – uretre. Uz prostatu, sa zadnje strane se nalaze semene kesice i ampule duktusa deferensa. Ejakulatorni kanali koji spermu iz semenih kesica odvode do zadnje uretre prolaze ukoso sa obe strane kroz prostatu. Prostata, oblikom i veličinom podseća na kesten zbog čega je naš naziv za prostatu kestenjača. Sastoji se iz 2 lateralna lobusa a nekad se formira i treći, medijalni lobus prostate.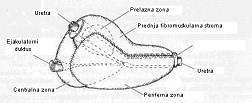
Benigna hiperplazija prostate
Definicija: BHP je bujanje žlezdanog ali i fibromuskularnog tkiva prostate uz oštećenje procesa apoptoze (programirane ćelijske smrti). Incidenca: Benigna hiperplazija je najčešće oboljenje prostate. Incidenca raste sa starošću, i iznosi 8% u 4.četvrtoj deceniji da bi dostigla 90% u devetoj deceniji. Oko 25% rada urologa se sastoji u lečenju pacijenata sa benignom hiperplazijom prostate. Etiologija: Razlog za benignu hiperplaziju nije u potpunosti razjašnjen ali se iz činjenice da se kod evnuha ( muškaraca kastriranih pre puberteta) ne razvija BHP, može se zaključiti da testosteron ima značajnu ulogu. Iz epidemioloških studija je poznato da postoje rasne i genetske predispozicije kao i da način života i ishrana imaju određen uticaj. Iako se histološki znaci hiperplazije nalaze već kod muškaraca u četvrtoj deceniji života, BHP ima klinički značaj samo ukoliko se pojave simptomi (LUTS – lower urinary tract symptoms) i klinički znaci subvezikalne opstrukcije (BOO – bladder outlet obstruction). Patofiziologija: Zašto benigna hiperplazija dovodi do opstrukcije u protoku urina nije u potpunosti razjašnjeno. Dve komponente su odgovorne za opstrukciju a to su uvećanje prostate (mehanička komponenta ) i povećan tonus mišićnih vlakana unutar prostate (dinamička komponenta). Tok bolesti se razvija kroz 4 faze:
- stadijum: hipertrofija mišića mokraćne bešike – detruzora kao posledica povećanog napora pri evakuaciji urina kroz suženu prostaičnu uretru.
- stadijum: hronična retencija, detruzor, uprkos povećanoj snazi kontrakcije nije u stanju da isprazni sav urin i dolazi do zaostajnaja mokraće posle mokrenja – pojave rezidualnog urina.
- stadijum: distenzija i istanjenje detruzora a samim tim i smanjenja kontraktilne snage sa povećanjem količine rezidualnog urina
- stadijum: dilatacija gornjih urinarnih puteva.
Tok bolesti ne mora obavezno kroz sva četiri stadijuma. Često dolazi do akutne retencije urina u drugoj fazi bolesti. Iako je uobičajen tok bolesti sporo evolutivan, ne može se sa sigurnošću proceniti očekivani tok bolesti. Simptomatologija : simptomatologija benigne hiperplazije je simptomatogija subvezikalne opstrukcije (BOO – bladder outlet obstruction) i sastoji se od iritativnih i opstruktivnih tegoba koji se zajedničkim imenom nazivaju simptomi donjeg urinarnog trakta (LUTS- Lower urinary tract symptoms) koji je zamenio stari termin prostatizma . U iritativne smetnje spada povećana učestalost mokrenja, dnevnog a posebno noćnog (nikturija ) i imperativni nagoni za mokrenjem. Opstruktivne smetnje se manifestuju oslabljenim mlazom, naprezanjem pri mokrenju, «čekanjem na mlaz» i nemogućnošću da se bešika kompletno isprazni. U cilju objektivizacije simptomatologije pacijenti popunjavaju upitnik ( Internacionalni prostatični simptom skor – IPSS ) koji služi za stepenovanje inicijalnih simptoma kao i za praćenje efekata terapije. Klinički znaci BPH: Oslabljen protok urina kao jedan od znakova subvezikalne opstrukcije se meri uz pomoću aparata – urofloumetra koji pravi grafikon mokrenja uz merenje količine izmokrenog urina, maksimalni i srednji protok kao i vreme mokrenja. Subvezikalnu opstrukciju prepoznajemo ako je maksimalni protok manji od 15 ml u sekundi pri volumenu urina koji nije manji od 150 ml. Drugi znak subvezikalne opstrukcije je povećana količina rezidualnog urina (RU) koji podrazumeva zaostali urin u bešici posle mokrenja. Da bi se pravilno izmerio RU, bešika pre mokrenja ne sme biti prepuna. Rezidulani urin se najčešće meri ultrazvučnim pregledom bešike. Drugi način je kateterizacija koja se s obzirom na svoju invazivnost ređe primenjuje. U normalnim situacijama kada je mokrenje efikasno, nema zaostalog urina posle mikcije, ali manja količina RU se može tolerisati. Veća količina RU ukazuje na suvezikalnu opstrukciji i zahteva lečenje. Ukoliko je količina RU preko 300 ml neophodno je plasirati kateter u cilju omogućavanja pražnjenja mokraćne bešike. Volumen prostate koji se meri ultrazvučnim pregledom je najmanje vredan parametar za procenu subvezikalne opstrukcije, ali je bitan za odluku o vrsti intervencije ukoliko se odlučimo za operativno lečenje. Rektalni pregled prostate (RT) je neophodan. Manje je bitan za procenu veličine prostate koju preciznije određujemo ultrazvučnim pregledom ali je od presudnog značaja u cilju diferencijalne dijagnostike BHP. Rektalnim pregledom se palpira samo zadnji deo prostate koji čini periferna zona prostate u kojoj se najčešće razvija karcinom prostate, na koji posumnjama kada se palpira zona induracije unutar prostate. Bolne senzacije ili razmekšanje u predelu prostate ukazuju na zapaljenski proces u prostati. Kod mlađih muškaraca, prostata je veličine kestena, elastična, jasno ograničena sa palpabilnim sulkusom izmešu 2 lateralna lobusa. U pogledu merenja nivoa prostatičnog specifičnog antigena (PSA) kod pacijenata sa sumnjom na BHP ne postoji konsenzus, mada sve više preovlađuje stav da ovu analizu treba raditi na godišnjem nivou kod svih muškaraca posle pedeste godine a pogotovu kod onih koji imaju simptome donjeg urinarnog trakta (LUTS). Još uvek je prihvaćena gornja granica normale PSA od 4 ng/ml. Vrednost PSA u ovoj granici ne isključuje sa apsolutnom sigurnošću postajanje karcinoma, naročito kod muškaraca ispod 60 godina starosti. Vrednosti PSA preko 10 obavezuju biopsiju prostate u cilju isključivanja karcinoma prostate. Vrednosti između 4 i 10 ng/ ml su poznate kao „siva zona“ i tada odluka o eventualnoj biopsiji zavisi od starosti pacijenata, nalaza pri rektalnom prgeledu ali i anamneze, pre svega o od podataka o postojanju karcinoma prostate kod srodnika. Komplikacije benigne hiperplazije prostate su:
- Kompletna retencija urina (RUC- Retentio urinae completa ), spada u čestu manifestaciju BHP. Pacijent se javlja zbog nemogućnosti spontanog mokrenja uz veoma izražen nagon za mokrenjem. Pri pregledu se uočava puna mokraćna bešika koja odiže nivo donjeg dela trbuha („globus vesicalis“), gde se konstatuje perkutana tmulost. Nastanak retencije favorizuje naglo unošenje veće količine tečnosti, dugotrajno sedenje ili ležanje, korišćenje lekova iz grupe alfa i beta agonista ili antiholinergika kao i opšta ili spinalna anestezija.
- Infekcija je izazvana bakterijskom kontaminacijom koju favorizuje neadekvatno pražnjenje mokraćne bešike. Najčešći prourokovači su gram negativne bakterije.
- Kalkuloza mokraćne bešike je posledica postojanja rezidulanog urina i infekcije. Prisustvo kalkuloze pogoršava simptomatologiju benigne hiperplazije prostate.
- Divertikulumi mokraćne bešike nastaju kao posledica povećanog intravezikalnog pritiska koji sluznicu bešike potiskuje prema spolja između trabekula (hipertrofična mišićna vlakna detruzora).
- Hematurija može da se javi kod pacijenata sa BHP kao posledica povećane vaskularizacije prostate, ali i infekcije i kalkuloze. Ipak, pojava hematurije nameće potrebu da se eliminišu drugi potencijalno neoplastični razlozi hematurije.
- Renalna insuficijencija može da bude prva manifestacija BPH kod kojih je evolucija bolesti spora i kod kojih je došlo do neprepoznate distenzije detruzora i gornjih urinarnih puteva. Ovi pacijenti često nisu svesni tegoba koje imaju sa mokrenjem jer često i mnogo mokre. Tipičan simptom na koji ukazuje je umokravanje u toku noći, stanje koje se naziva „ishiurija paradoxa“ ili inkontinecija usled „prelivanja“. Nekontrolisano mokrenje nastaje kao posledica prevazilaženja kapaciteta mokraćne bešike iako on može iznositi i više od 1 litra. Velika količina urina nastaje kao posledica produkcije izostenuričnog urina u okviru bubrežne insuficijencije izazvane povećanim pritiskom u gornjim urinarnim putevima.
Diferencijalna dijagnoza: Kod dijagnostičke obrade pacijenata sa benignom hiperplazijom prostate najvažnije je isključiti postojanje karcinoma prostate u čemu najvažniju ulogu imaju rektalni pregled prostate i PSA: Hronični zapaljenski proces može imati palpatorni nalaz na prostati kao i karcinom. Kod pacijenata sa simptomima donjeg urinarnog trakta i hematurijom treba isključiti patološke promene u mokraćnoj bešici. Stenoza uretre je patologija koja može da daje simptome slične BPH, ali anamneza često ukazuje na raniju povredu uretre, traumatsku ili jatrogenu (kateterizacija).
Terapije benigne hiperplazije je neophodna samo kod pacijenata koji imaju simptome i znake subvezikalne opstrukcije. Uvećanje prostate konstatovano ultrazvučnim pregledom ili digitorektalnim pregledom koje ne daje smetnje nije potrebno lečiti. S obzirom da se radi o benignom oboljenju koje retko, zbog svojih komplikacija može da ugrozi pacijenta primarni cilj lečenja je da se utiče na poboljšanje kvaliteta života pacijenata. Mogućnosti koje nam stoje na raspolaganju se kreću od kliničkog praćenja preko medikamentne terapije i minimalno invazivnih intervencija do hirurškog lečenja. Odluka o vrsti terapije se donosi na osnovu procene stadijuma bolesti, eventualnog prisustva komplikacija kao i opšteg stanja pacijenta.
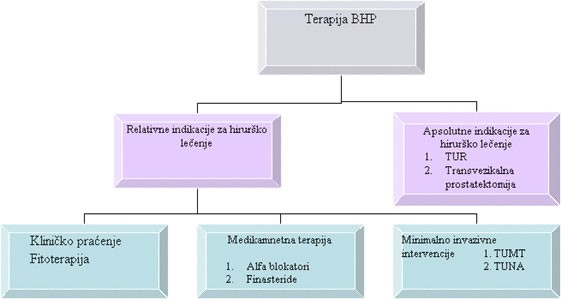
Kliničko praćenje podrazumeva povremene 6-mesečne ili godišnje preglede koji podrazumevaju da se uradi IPSS, RT, UZ, nalaz urina i urofloumetriju.Ukoliko se konstatuje početna faza bolesti, sa blagim urinarnim simptomima i bez evidentne subvezikalne opstrukcije.mo\emo pacijentu predlođiti samo kliničko praćenje ili preparate iz grupe fitoterapeutika (na bazi ekstrakata iz bundevinog semena, Pygeum africanum-a ili Serenoa repens). Ovi preparati imaju antiedematozan efekat i mogu da utiču na simptomatsko poboljšanje. Prednost im je što nemaju kontraidnikacije ni neželjena dejstva ali im je efikasnost slabija i nije dokazana u kliničkim studijama. Medikamentna terapija: Umereni simptomi ili prisustvo kliničkih znakova subvezikalne opstrukcije (prisustvo RU i/ili oslabljen protok urina) nameću potrebu za medikamentnom terapijom. Medikamentima možemo delovati i na mehaničku i na dinamičku komponentu BPH. Peraparati uz grupe alfa adrenergičkih blokatora su najčeće korišćeni. Deluju na alfa receptore koji se nalaze u vratu mokraćne bešike , u uretri u u fibromuskularnoj stromi, izazivajući smanjenje tonusa. Efekat nastupa posle par dana i traje dok se uzima terapija. S obzirom da se alfa receptori nalaze i u krvnim sudovima, kao nuzpojava se javlja ortostaska terapija koja kod nekih pacijenata može da bude toliko izražena da zahteva prekid terapije. Efekat terapije kao i nuzefekti su dozno zavisni. Kontarindikacije za primenu alfa adrenergičkih blokatora su pacijenti sa hipotenzijom i koronarnom bolešću. Na našem tržištu je registrovano nekoliko pretata iz grupe alfa blokatora ( tamsulosine,doxasosine i terazosine). Može se koristiti kod svih oblika BPH bez obzira na volumen prostate. Na mehaničku komponentu deluje lek (finasteride) koji svoj efekat ispoljava inhibirajući 5-alfar reduktazu , enzim koji učesvuje u pretvaranju testosterona u aktivniji dihidrotestoren. Kao posledica njegovog korišćenja, posle najmanje 3 meseca očekuje se da dođe do smanjenja volumena prostate. Preporučena dužine terapije je najmanje 6 meseci. Efekat nastaje sporije ali je dugotrajniji. Koristi se kod prostata kod kojih preovlađuje žlezdano tkivo i koje su većeg volumena. Najbolji efekat se postiže kombinovanom terapijom alfa blokatorima i finasteridom. Primena medikementne terapije je znatno uticala na smanjenje potrebe za hirurškim intervencijama. Minimalno invazivne metode: Kod pacijenata sa umerenim opstruktivnim smetnjama koji ne mogu da koriste mediakemntnu terapiju mogu se primeniti metode iz grupe minimalni invazivnih intervencija. Svojevremeno su bile popularne transuretalna mikrrotalasna termoterapija (TUMT) ili TUNA (transurethral needle ablation) kojima se kod većine pacijenata postiže simptomatsko poboljšanje.. Ove metode su zamenile druga kao što su ”Uro Lift” I transuretralna “Water jet “ ablacija-
Hirurška terapija se primenjuje kod pacijenata kod kojih postoje apsolutne indikacije za hirurško lečenje ili kod kojih se drugim metodama lečenja nije postigao odgovarajući uspeh.
Apsolutne indikacije za hirurško lečenje su:
- Dilatacija gornjih urinarnih puteva
- Komplikovana BPH (kalkuloza bešike, divertikulumi)
- Recidivne urinarne infekcije
- Recidivna hematurija
- Recidivna retencija urina
- Velika količina RU
Hirurška terapija ima za cilj postizanje dezobstrukcije što se postiže eliminisanjem hipertrofisanog tkiva prelazne zone. Bez obzira na tip hirurške intervencije, hirurška kapsula prostate koju ćini periferna zona se ne otklanja. Samim tim, mogućnost razvoja karcinoma prostate je prisutna i posle operativnog lečenja zbog benigne hiperplazije. Takođe postoji i mogućnost recidiva benigne hiperplazije.
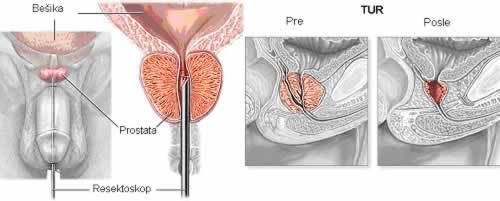
Hirurško lečenje može biti endoskopsko : transuretralna resekcija prostate (TUR) ili takozvano otvoreno hirurško lečenje : transvezikalna prostatektomija. Endoskopsko hirurško lečenje se sprovodi kada je prostata volumena do 60 ml (iskusniji hirurzi mogu ovu granicu da pomere naviše). Otvoreno hirurško lečenje se primenjuje i kada postoje komplikovani oblici BHP udruženi sa kalkulozom ili divertikulumima ). Sve češće se u hirurgiji prostate koristi laser koji ima primarno cilj evaporizaciju tkiva prostate . Prvi je uvede takozbvani Green kaser , ali se efikasniji pokazao Thulium laser . U terapiju BHP sapada i terapija jedne od najčešćih komplikacija koja zahteva urgentno lečenje a to je akutna retencija urina. Kod ovih pacijenata se neposredno lečenje postiže plasiranjem urinarnog katetera u tajanju od nekoliko dana. U slučaju nemogućnosti plasiranja katetera, drenaža urina se postiže postavljanjem drenažnog katetera suprapubičnim putem. Ovaj kateter se postavlja u lokalnoj anesteziji, na oko 2 poprečna prsta iznad simfize, obično uz ultrazvučno kontrolu. Kod pacijenata kod kojih se prvi put plasira kateter neophodno je sprovesti antibiotsku terapiju. Ako pacijent nema znake komplikovane benigne hiperplazije započinje se medikamentna terapija alfa blokatorima i eventualno finasteridom u cilju omogućavanja spontanog mokrenja. Ukoliko se posle mesec dana ne uspostavi spontano mokrenje, predlaže se hirurško lečenje.
Karcinom prostate
Karcinom prostate je posledica ubrzanog rasta ćelija porekla žlezdanog epitela (adenokarcinom). Značajno su ređi i čine jedva 2% svih malignih tumora prostate mezenhimni tumori – sarkomi, koji se javljaju kod mladih muškaraca. Incidenca: Karcinom prostate je najčešći karcinom muškaraca starijih od 50 godina. U Evropi je karcinom prostate na drugom mestu po moratlitetu muškaraca, odmah iza karcinoma pluća, dok je u SAD izbio na prvo mesto.
Etiologija:. Za razliku od benigne hiperplazije koja vodi poreklo iz prelazne zone prostate, karcinom prostate najčešće vodi poreklo iz periferne zone.Etiologija karcinoma prostate nije poznata. Karcinom prostate nikad nije posledica maligne degeneracije benigne hiperplazije prostate. Rasna pripadnost ima značajnu ulogu, najčešće obolevaju Afro-Amerikaci a najređe pripadnici žute rase. Incidenca karcinoma u Evropi je 25/100 000 muškaraca sa rasponom od 8 do 48 od pete do devete decenije života. Hormonska zavisnost karcinoma prostate je poznata ( ne javlja se kod evnuha ) i koristi se u terapiji. Način života, posebno ishrana bogata životinjskim mastima kao i gojaznost su faktori rizika. Genetska predispozicija postoji, ukoliko neko od bližih srodnika ima karcinom prostate rizik se kod ostalih muških srodnika povećava 2-3 %.
Klinička slika : Simptomi karcinoma prostate su nespecifični. Simptomi subvezikalne opstrukcije koju može da izazove i udružena benigna hiperplazija prostate dovode pacijenta lekaru. S obzirom da se još uvek 20% pacijenata sa karcinom dijagnostikuje u metastaskoj fazi bolesti simptomi koje daju metastaze (bolovi u kostima, patološke frakture) su te koje pacijenta usmere lekaru.
Klinička slika bitno zavisi od stadijuma bolesti. Pacijenti mogu biti bez ikakvih tegoba gde je jedini razlog koji ih dovodi lekaru povišena vrednost PSA do izražene anemije i bolova u kostima kao posledica multipnih koštanih metastaza.
Dijagnostički pregledi su usmereni na otkrivanje eventalnog karcinoma i na određivanje stadijuma bolesti.
Digitorektalni pregled iako neophodan sve više gubi na značaju zbog svoje nespecifičnosti. Pacijenti sa karcinomom mogu imati potpuno normalan nalaz pri rektalnom pregledu i obrnuto, tvrdine u prostati mogu biti posledica zapaljenskih procesa na prostati. Ipak, ako se prilikom rektalnog pregleda naiđe na tvrdu, nejasno ograničenu prostatu sa velikom verovatnoćom možemo da posumnjamo na karcinom prostate. Digitorektalni pregled ima značaja kod određivanja lokalnog stadijuma karcinoma.
Veoma važno mesto u dijagnostici ali i u praćenju terapijskog odgovora pacijenata sa karcinomom prostate ima PSA ( prostata specifični antigen, proteaza koju izlučuju ćelije žlezdanog epitela prostata). PSA se koristi od pre 20 godina i značajno je promenio pristup karcinomu prostate učinivši da se kod značajnog broja pacijenata karcinom dijagnostikuje u početnom , potencijalno izlečivom stadijumu bolesti. Još uvek je prihvaćeno da je granična vrednost normale za PSA 4 ng/ml. Mogućnost da karcinom postoji i pri nižim vrednostima PSA postoji ali je veoma mala. Što je veća vrednost PSA, veća je verovatnoća da je karcinom prisutan. Ukoliko je PSA preko 100 ng/ml najverovatnije su prisutne udaljene metastaze.
Magnetna rezonaca prostate je od pre nekoliko godina uvedena kao dijagnostička procedura . Suština ove metode je da radiolog klasifikuje uočene promene u prostati u 5 stupnjeva od 1-5 što se naziva određivanjem PIRAD skora . Magnetna rezonanca je ranije korišćena pred ponavljanu biopsiju prostate ali sada se može primenjivati I pre biopsije prostate u cilju isključivanja agresivnog carcinoma čime se u nekim slučajevima izbegava potreba za biopsijom. Takođe se koristi u okviru praćenja pacijenata sa dijagnostikovanim karcinomom prostate niskog stepena maligniteta koji se nalaze pod aktivnim nadzorom.
Transrektalno ultrazvučno vođena biopsija prostate (TRUZ) je jedina metoda kojom se sa sigurnošću dijagnostikuje karcinom prostate. Biopsija se izvodi transrektalno uz korišćenje ultrazvučne vizualizacije prostate, dok se transperinelne biopsije kao manje precizne sve ređe koriste Broj isečaka koji se uzima se kreće od 6 do 12 ravnomerno raspoređenih u oba lateralna lobusa prostate. Na osnovu histološkog pregleda se određuje gradus tumora koji se kreće od 1 do 3. Gleason gradus ( od 1do 5) i Gleason skor (od 2- 10) su takođe patoanatomski parametri sa još većim prognostičkim značajem. Viši gradus, i Gleason skor ukazuju na veći maligni potencijal tumora.
Ukoliko se histološki verifikuje karcinom prostate neophodno je odrediti stadijum bolesti. Sem lokalne raširenosti koju procenjujemo digitorektalnim pregledom i transrektalnim ultrazvučnim pregledom, potrebno je odrediti stanje lokoreginalnih limfnih žlezda (ilijačnih i opturatornih). Nalaz na žlezdama se određuje tnransabdominalnim ultrazvučnim pregledom ili preciznije pomoću kompijuterizovane tomografije (CT) ili nuklearne magnetne rezonance (NMR).
S obzirom na veliki afinitet ćelija karcinoma prostate prema koštanim strukturama, najčešće se metastaze javljaju na kostima. Vizualizacija koštanih metastaza se ostvaruje scintigrafijom celog skeleta . Scintigrafija se indikuje kod pacijenata sa kliničkim (koštani bolovi ) ili biohemijskim znacima metastaza ( visok PSA, povišena vrednost alkalne fosfataze).
Terapija karcinoma prostate zavisi od stadijuma bolesti, starosti bolesnika i njegovog opšteg stanja. Moguće terapijske opcije su radikalna hirurška intervencija, zračna terapija i razni oblici hormonske terapije.
Pacijentima sa karcinonom prostate niskog stepena maligniteta ( Gleason score 6 ) kao I sa vrednostima PSA ispod 6 se u poslednjih 10 godina nudi opcija aktivnog praćenja , sa ciljem da se izbegne ili odloži potreba za radikalnim lečenjem . Do ovakvog pristupa se došlo jer je ustanovljeno da ovakav tip carcinoma nije životno ugrožavajuči I da radikalno lečenje kod nekih pacijenata nanosi više štete nego koristi
Lokalizovan karcinom prostate višeg stepena maligniteta je potencijalno izlečiv. Ukoliko je pacijent dobrog opšteg stanje, starosti do 70 godina optimalna terapija je hirurška: radikalna prostatektomija. Ovom intervencijom se otklanja prostata u celini zadejdno sa vezikulama, i prostatičnom uretrom. Najčešće se istovremeno učini i regionalna limfadenektomija koja podrazumeva otklanjanje ilijačnih i opturatornih limfnih žlezda obostrano. Intervencijom se postiže izlečenje kod velikog broja pacijenata ali pacijent mora biti upozoren na moguće komplikacije: seksualna disfunkcija je česta zbog povrede erektilnih nerava koji prolaze uz prostatu , dok je inkontinecija retka . Hirurški pristup može biti otvoren , preko prednjeg trbušnog zida , laparoskopski ili robotski laparoskopski. Kod starijih pacijenata sa lokalizovanom bolešću sprovodi se radikalna zračna terapija sa efektima koji su slični radikalnom hirurškom zahvatu, ali takođe sa nuzpojavama kao što su impotencija, inkontinecija i digestivne tegobe zbog efekta zračne terapije na rektum. Ukoliko su u trenutku dijagnostikovanja bolesti prisutne regionalne ili udaljene metastaze, bolest nije izlečiva. Svrha terapije kod ovih pacijenata je da se postigne regresija i spreči brzo napredovanje bolesti u cilju produžavanja života pacijenta I očuvanja kvaliteta života. U tom cilju se koristi hormonska senzitivnost karcinoma prostate. Uklanjanje testosterona, bilo hirurškom ili medikamentnom kastratacijom ( primena LHRH analoga) je jedan oblik hormonske terapije. Drugi način je primena antiandrogena, lekova koji se kompetitivno vezuju za androgene receptore i na taj način smanjuju dejstvo testosterona. Evolucija bolesti kod pacijenata na hormonskoj terapiji neizbežno vodi ka razvoju hormonske rezistencije. Brzina kojom će se razviti hormonska rezistencija je u funkciji malignog potencijala tumora, od par meseci do nekoliko godina. Onog trenutka kada se razvije hormonska rezistencija ( prepoznajemo je na osnovu kliničke ili biohemisjke progresije posle hormonske supresije) mogu se koristiti neki citostatici ali im je efekat obično kratkotrajan. Od pre nekoliko godina , posle neuspeha citostatske terapije se uvode inovativni lekovi kao što su Enzalutamif ili Abirateron.
